نوشته ها
اورژانس های شایع بیماریهای زنان
فهرست
- ۱ اورژانس های شایع بیماریهای زنان:
- ۱.۱ سقط خود به خود
- ۱.۲ شیوع
- ۱.۳ شیوع بر اساس محل جایگزینی
- ۱.۴ مشکل کجاست؟
- ۱.۵ عوامل خطر
- ۱.۶ B-HCG
- ۱.۷ پروژسترون سرم
- ۱.۸ سونو گرافی ترانس واژینال
- ۱.۹ کورتاژ رحم
- ۱.۱۰ توصیه هائی مبتنی بر مستندات
- ۱.۱۱ کیست های تخمدان :
- ۱.۱۲ علائم کیست تخمدان:
- ۱.۱۳ روشها ی درمان :
- ۱.۱۴ چه عواملی سبب ایجاد کیست های تخمدان می شوند؟
- ۱.۱۵ علایم کیست های تخمدان چه هستند؟
- ۱.۱۶ کیست های تخمدان چگونه درمان می شوند؟
اورژانس های شایع بیماریهای زنان:
بیماری های زیادی وجود دارد که میتواند منجر به پرزانتاسیون اورژانس شود ، اما چهار مورد اورژانس از اهمیت بیشتری برخور دار است.این موارد عبارت اند از :
۱-سقط خود به خود
۲-عفونت لگنی من جمله آبسه بار تولن
۳-حاملگی نابجا یا اکتوژنیک EP
۴-حواث مربوط به کیستهای تخمدانی
سقط خود به خود
سقط خود به خود را به صورت دفع خود به خود محصولات لقاح قبل از هفته ۲۴ حاملگی تعریف می کنند.اینحالت معمولا بین هفته ۸ و ۱۲ اتفاق افتاده و با شیوع کمتر هنگامی که اتیولوژی آن متفاوت است در خلال سه ماهه دوم پیدا می شود. تصور میشود که حداقل در هر پنج حاملگی ، یک مورد با سقط خودبخود ی خاتمه پیدا می کند.
شایع ترین علت سقط خودبخودی در ۳ ماهه اول بارداری اختلالات کروموزومی است
شایع ترین علت سقط خودبخودی در ۳ ماهه دوم بارداری نقص های ساختمانی رحم یا دهانه رحم / مرگ جنین و یا نارسایی های جفت است
انواع سقط:
- تهدید به سقط
- سقط اجتناب ناپذیر
- سقط ناقص
- سقط کامل
- سقط فراموش شده
- سقط عفونی
عوامل مستعد کننده و خطر ساز سقط خود بخودی
۱-بعضی از عفونتها در مادر:مانند عفونت دستگاه تناسلی با ویروس هرپس سیمپلکس
۲- دیابت قندی کنترل نشده
۳- کمبود هورمون پروژسترون در مادر
۴- سوء تغذیه خیلی شدید مادر
۵- استعمال دخانیات توسط مادر
۶- مصرف الکل توسط مادر
۷- مصرف زیاد قهوه توسط مادر
۸- برخورد مادر با اشعه ایکس
۹- مصرف قرصهای ضد بارداری در زمان بارداری
۱۰- داشتن دستگاه داخل رحمی در زمان بارداری
۱۱- گازهای بیهوشی
۱۲- عدم پذیرش جنین توسط سیستم ایمنی مادر
۱۳- میوم رحمی
۱۴- چسبندگیهای داخل رحمی
۱۵- نقصهایی در ساختمان رحم ( رحم با شکل غیر طبیعی )
۱۶- نارسا بودن دهانه رحم ( دهانه رحم به صورت طبیعی در زمان زایمان باز می شود ولی در دهانه رحم نارسا این حالت زود تر اتفاق می افتد .)
۱۷- سن بالای مادر در زمان بارداری
۱۸- خوردن ضربه به شکم در زمان بارداری
۱۹- جراحی های شکم در زمان بارداری
۲۰- بارداری با فاصله کمتر از ۳ماه از زایمان قبلی
نشانه های سقط جنین
شایعترین نشانه سقط خونریزی از مهبل است که می تواند از یک لکه بینی خفیف تا خونریزی شدید متفاوت باشد. خون می تواند حاوی لخته یا بافت های دیگر باشد.
به هرحال خونریزی مهبلی در طی حاملگی همیشه به معنای وقوع سقط نیست. به ویژه اگر خونریزی خفیف است و فقط مدت کوتاهی دوام می آورد. خونریزی طولانی یا سنگین همانند یک قاعدگی یا سنگین تر از آن به احتمال بیشتری سقط را مطرح می کند.
اغلب گرفتگی های عضلانی با دردهای مشابه قاعدگی و کمی درد وجود دارد. احساس گرفتگی می تواند ریتمیک و بسیار ناراحت کننده مشابه انقباضات زمان زایمان باشد. ممکن است میزان زیادی مایعات از دست برود به ویژه اگر حاملگی پیشرفت بیشتری داشته است. در بعضی زنان علائم معمول حاملگی مانند تهوع، درد پستانی و خستگی ممکن است بدون انتظار متوقف شود.
هر علامت این چنینی باید بلافاصله به پزشک گزارش شود، اگر سقط شروع شده باشد کار کمی می توان برای پیشگیری از انجام آن نمود.
راه درمان سقط
اگر سقط کامل شده باشد، دیگر به درمان نیازی نیست. وقتی سقط قبل از هفته ۱۰ حاملگی اتفاق می افتد، احتمال بیشتری دارد که کامل شود و رحم کاملاً خالی شده و دهانه رحم بسته شود. اگر سقط کامل نشود نیاز به درمان دارد. گرچه در بعضی موارد بهتر است اجازه داده شود که سقط سیر طبیعی خود را طی نماید. تصمیم در خصوص اینکه آیا درمان طبی نیاز است یا خیر بستگی به مرحله حاملگی، میزان خونریزی، هر گونه خطری برای سلامتی و انتخاب شخصی هر زن دارد.
وقتی حاملگی قبلاً بدون خونریزی متوقف شده باشد بدون آنکه فرد متوجه شده باشد، یا زمانی که میزان قابل توجهی خونریزی وجود دارد،درمان با دارو یا جراحی برای برداشتن بافت باقیمانده لازم می شود. گرچه خونریزی پس از آن نیز ممکن است طولانی شود، تحقیقات نشان می دهد که پرهیز از جراحی می تواند خطر عفونت را زیاد کند.
به هر حال مهم است که زن از نزدیک مورد مراقبت قرار بگیرد تا اطمینان حاصل شود که بافت سقط شده به طور کامل دفع شده است، چرا که هر تأخیر قابل توجهی می تواند باعث عفونت شود.
پیشگیری از سقط جنین:
شش نکته ضروری برای پیشگیری از سقط جنین:
به گزارش ایسنا، دپارتمان بهداشت آمریکا در گزارشی به شش مورد که زنان باردار باید برای سلامت خود در نظر داشته باشند، اشاره کرده است.
*اولین مورد، باکتری «لیستریا» است. این باکتری باعث بروز سقط جنین میشود؛ به طوری که ۸۸ درصد از زنان باردار به دلیل وجود این باکتری ناشی از مصرف برخی از مواد غذایی در بیمارستان بستری شده و ۳۰ درصد هم جنین خود را از دست میدهند. زنان باردار ۲۰ برابر بیشتر از سایر افراد در معرض ابتلا به این باکتری هستند؛ چرا که این عامل بیماری زا میتواند از جفت عبور کرده و جنین را تحت تاثیر قرار دهد. ادامه…
به همین دلیل مواد غذایی که عامل بروز این باکتری و بیماریهای مرتبط میشوند را زنان باردار نباید مصرف کنند. این مواد غذایی شامل غذاهای آماده، ماهی دودی، پنیر نرم، شیر جوشانده نشده، گوشت فریز شده و غذاهای نیمه آماده، این مواد حاوی باکتری لیستریا هستند.
*به گزارش ایسنا، دومین مورد که زنان باردار باید از آن دوری کنند، جیوه است. این ماده یک فلز با شدت مسمومیت بالاست که در صورت در معرض قرار گرفتن به مدت طولانی و دائم میتواند به سیستم مرکزی عصب و سایر ارگانهای بدن نظیر کبد و دستگاه گوارش اثر مخرب بر جای بگذارد.
باکتریهای درون رودخانهها و اقیانوسها میتواند جیوه را به متیل جیوه تبدیل کند که این ماده درون بدن ماهیها و سایر آبزیان باقی میماند و پس از صید و مصرف به بدن انسانها منتقل میشود.
براساس اعلام آکادمی ملی علوم آمریکا، هر ساله ۶۰ هزار نوزاد با درجه بالای جیوه در بدنشان به دنیا میآیند که این موضوع باعث بروز صدمات مغزی غیرقابل جبرانی در این کودکان میشود. البته نوع و درجه علایم صدمات و ضایعات به میزان و دوز جیوه در بدن این کودکان بستگی دارد.
در سال ۲۰۰۴ میلادی، اداره غذا و داروی آمریکا FDA و آژانس حفاظت از طبیعت EPA در گزارشی مشترک اعلام کردند که این ماده برای زنان باردار، زنان جوان که در سن بچهدار شدن قرار دارند و کودکان و نوزدان بسیار مخرب و زیانآور است.
در این گزارش که هنوز هم معتبر است، غذاهایی که این افراد نباید مصرف کنند به شرح زیر است: ماهیانی که میزان جیوه درون بدن آنها مشخص نیست، نباید صرف شود. کوسه، شمشیر ماهی، ماهی ماکرو، مهره ماهی از جمله ماهیهایی است که حاوی جیوه فراوان هستند. به همین ترتیب، نباید بیش از ۳۴۰ گرم هر هفته از ماهیهای تن، ماهی سالمون و گربه ماهی مصرف شود.
ماهیهایی که از رودخانههای محلی صید میشود چون تن آلباکور نیز دارای مقادیر بالای جیوه هستند و تنها باید ۱۷۰ گرم هر هفته از آن صرف شود. صدفها و میگوها هم جزو این لیست هستند.
*سومین موردی که باعث بروز سقط جنین و بیماریهای مرتبط با تولد میشود، بیماری با منشا انگل توکسوپلاسماست. این انگل از حیوانات خونگرم نظیر گربههای خانگی به فرد منتقل میشود. به همین دلیل، اکثر پزشکان و متخصصان زنان به خانمهای باردار توصیه میکنند از نزدیک شدن و تماس با این حیوانات خودداری کنند تا هم سلامت خود و هم سلامت جنینشان را حفظ کنند.
البته باید به این نکته اشاره کرد که ابتلا به این انگل نشانهای ندارد و تنها بر جنین اثر میگذارد و باعث بروز ناهنجاریهای چشمی و مغزی و عقب افتادگی ذهنی در نوزاد میشود.
همچنین اگر این انگل در گوشت موجود باشد، دمای بالا و یا پایین میتواند آن را نابود کند؛ به طوری که مواد غذایی چون آبزیان خام، سبزیجات و میوههای نشسته، گوشتهای نیمه پخته و دودی حاوی این انگل هستند که نباید آنها را مصرف کنیم.
به گزارش ایسنا، براساس اعلام دپارتمان بهداشت آمریکا میتوان با شست و شوی کامل دستها و تمامی سطوح و مواد غذایی و یا دوری جستن از حیوانات خانگی به ویژه گربهها از ورود این انگل مخرب به داخل بدن جلوگیری به عمل آورد.
*چهارمین مورد عامل بیماریزایی و سقط جنین، باکتری سالمونلا است. این عامل بیماریزایی نشانههایی چون تب بالا، استفراغ، تهوع و مننژیت را شامل میشود. این عامل میتواند باعث بروز تب تیفویید نیز شود، اما با پختن و گرما دادن مواد غذایی میتوانید این باکتری را نابود کنید. مواد غذایی که نباید آنها را مصرف کرد شامل آبزیان خام، گوشت و لبنیات پاستوریزه نشده و مواد غذایی خانگی است.
*به گزارش ایسنا، پنجمین مورد ماده سمی «پولی کرونتید بی فنیل» یا به اختصار PCB که تا سال ۱۹۷۰ میلادی در محصولات الکتریکی مورد استفاده قرار میگرفت، به دلیل دارا بودن مواد سمی بسیار قوی منع شد، اما به دلیل اینکه در مدت طولانی تجزیه میشود، امروزه برای زنان باردار مشکل ساز شده است.
این ماده متاسفانه از طریق سطوح غنی از چربی نظیر شیر مادر جذب بدن جنین شده و ناتواناییهای ذهنی، وزن کم حین تولد و عدم رشد مغزی را در پی دارد. همچنین سر این نوزادان که در معرض این ماده قرار گرفتهاند کوچکتر از بقیه است. مواد غذایی نظیر آبزیانی که از سدها و دریاچههای اطراف تاسیسات برقی و الکتریکی PCB صید میشوند، حاوی مقادیر زیادی از این ماده هستند.
*ششمین مورد باکتری E.Cdi است که از طریق مصرف زیاد مواد دارای کافئین و الکل وارد بدن جنین میشود.
چگونه باعواض روانی ناشی ازسقط خودبه خودی کنار بیائیم؟
از دست رفتن بارداری، بدون توجه به اینکه در چه هنگامی یا در چه شرایطی رخ دهد، ناراحت کننده است….
امیدها و رویاهای مادر برای کودک متولد نشده اش به باد می رود. ممکن است احساس کند دیگر فرصتی برای بچه دار شدنش پیش نمی آید و با این تصور، دچار نومیدی شود. تجربه سقط جنین از جهات مختلفی بر او تاثیر می گذارد. اما به هر حال، باید این مرحله را پشت سر بگذارد و با احساس غم وسوگواری کنار بیاید.
عواطف مادر در قبال این حادثه ممکن است از خشم تا نومیدی متفاوت باشد. به او وقت بدهید تا این دوران داغدیدگی را طی کند و آنچه را که رخ داده است، بپذیرد. داغدیدگی در چند مرحله رخ می دهد. ممکن است هر مرحله از آن را به سرعت بگذراند و در برخی مراحل بیشتر باقی بماند یا برخی از مراحل اصلا برای او رخ ندهد. مراحل رایج داغدیدگی اینها هستند:
▪ انکار: در ابتدا ممکن است پذیرفتن واقعه برای مادر ناممکن باشد. ممکن است خودش را در ناباوری نسبت به آن بیابد.
▪ خشم: ممکن است نسبت به خودش، همسرش یا تقدیر و مانند آنها که اجازه دادند این واقعه رخ دهد، احساس خشم داشته باشد.
▪ احساس گناه: ممکن است فکر کند اگر دقت بیشتری کرده بود، بچه اش سقط نمی شد.
▪ افسردگی: رنج و غم مادر ممکن است به علایم افسردگی بینجامد. این احساسات معمولا با گذر زمان برطرف می شود. اگر افسردگی او مدت زیادی به طول انجامد، ممکن است نیاز به کمک روان پزشکی داشته باشد.
▪ پذیرش: هر گامی در مسیر داغداری برمی دارد، او را به مرحله پذیرش نزدیک می کند. مادر هرگز کودکش را فراموش نخواهد کرد، اما پذیرش ممکن است درد او را تسکین دهد.
مادر در مسیر پذیرش از دست دادن فرزندش، ممکن است به موانعی بر بخورد. برای مثال احساس خشم و گناه که فکر می کرده فروکش کرده است، دوباره بازگردند. برخی عوامل محرک مانند دیدن کودکان در پارک بازی یا دیدن یک نوزاد در آغوش مادر، ممکن است خاطرات او را زنده کند و مواجهه با آنها برای مادر مشکل باشد. تا هنگامی که آمادگی لازم را کسب نکرده است، او را از قرار دادن در این موقعیت های بالقوه دردناک دور نگه دارید.
● مادر به دنبال تسلی می گردد؟
برای اینکه مادر کمی آسا ن تر تسلا پیدا کند، این توصیه های عملی می تواند به او کمک کند.
به مادر یادر آوری کنید توصیه هایی را که فکر می کند می تواند به او کمک کند انتخاب کند و آنها را به کار ببندد:
▪ خودتان در این مورد تصمیم بگیرید: دوستان و نزدیکانتان ممکن است به شما توصیه کنند که تمام چیزهایی که یادآور وجود بچه است مانند لباس های بارداری یا وسایل بچه را از جلوی چشم تان دور کنید اما تصمیم در این مورد با خود شماست. اگر آماده نیستید که چنین کارهایی را انجام دهید، به خودتان زمان مورد نیاز را بدهید.
▪ خاطراتی از بچه تان ایجاد کنید: ممکن است بخواهید نامی برای بچه فوت کرده انتخاب کنید یا سوگواری برای او ترتیب دهید. ممکن است با اختصاص دادن یک قطعه جواهر یا کاشتن درخت یا ایجاد یک یادبود دیگر خاطره او را گرامی بدارید.
▪ عجله نداشته باشید: حال شما در برخی از روزها ممکن است بهتر از روزهای دیگر باشد. اگر فکر کردن در مورد آینده ذهن شما را اشغال کرده است، ذهن تان را بر گذر از همان روز متمرکز کنید.
▪ از خودتان مراقبت کنید: به مقدار کافی استراحت کنید و غذاهای سالم بخورید. برای ورزش و فعالیت جسمی زمانی کنار بگذارید.
▪ تصمیمات عمده را عقب بیندازید: شما مسایل عاطفی و جسمی بسیاری را پشت سر خواهید گذاشت. اگر ممکن است، گرفتن تصمیمات عمده مانند خریدن خانه یا تغییر شغل را عقب بیندازید.
▪ با همسرتان صحبت کنید: مردان وزنان به شیوه های متفاوت داغداری را از سر می گذرانند. انتظار نداشته باشید که همسر شما به همان طریق شما داغداری کند. با یکدیگر در مورد نحوه کنار آمدن با احساسات تان صریح و صادق باشید.
▪ یادداشت روزانه بردارید: نوشتن افکار و احساسات تان ممکن است راهی موثر برای تسکین درد و رنج تان باشد.
▪ از دیگران کمک بخواهید: دوستان و نزدیکان ممکن است بهترین راه کمک به شما را ندانند و ممکن است همیشه ندانند چه حرفی باید به شما بزنند. هنگامی که نیاز به کمک آنها دارید، به آنها بگویید. اگر می خواهید در مورد کودک از دست رفته تان صحبت کنید یا می خواهید خاطره کودک را زنده نگه دارید، احساسات خودتان را با دوستان و نزدیکان تان در میان بگذارید.
▪به یک گروه حمایتی بپیوندید: شریک شدن تجربه از دست دادن کودک با دیگرانی که حادثه مشابهی را از سر گذرانده اند یا در جلسات رو در رو یا به صورت آنلاین، ممکن است آرام بخش باشد. مراجعه به یک مشاور روحانی نیز ممکن است منبع خوبی برای گرفتن توصیه یا مشاوره باشد.
عفونت در ترشحات مهبلی :
این ترشحات روشن یا سفید رنگ هستند. در حین تخمک گذاری (حدود ۲ هفته پس از قاعدگی) ممکن است این ترشحات چسبناک و لغزنده شوند. تغییر در رنگ و میزان ترشح همراه با سایر نشانه های آن می تواند بیانگر این باشد که شما عفونت دارید.
مهبل به طور طبیعی حاوی باکتری است. رشد این باکتریها کنترل شده است و توسط بسیاری عوامل مانند سطح اسید و هورمونها تحت تأثیر قرار می گیرد. هر چیزی این تعادل را به هم بزند، می تواند خطر عفونتها یا افزایش رشد هر یک از باکتریهای طبیعی یا مخمرها را افزایش دهد. تحریک کننده های احتمالی موارد زیر هستند:
– استفاده از آنتی بیوتیکها
– داروهای جلوگیری از بارداری
– دوش مهبلی گرفتن
– دیابت
– حاملگی
– استرس
– زیرپوشهای تنگ یا استفاده از پارچه های صناعی
ترشح مهبلی ممکن است از عفونت با موارد زیر ناشی شود:
– مخمرها : که به کاندیدا نیز معروف است و نوعی قارچ که بخشی از میکربهای طبیعی پوست انسان است اما می تواند ایجاد عفوت نیز کند.
– گاردنرلا : که نوعی باکتری است که به طور طبیعی در راههای تناسلی زنانه یافت می شود و عامل التهاب باکتریایی مهبل است.
– تریکومونا : نوعی تک یاخته است (جانداری که فقط از یک سلول ساخته شده است)
– بیماریهای منتقله از راه جنسی : مانند سوزاک یا کلامیدیا هم می توانند باعث ترشحات مهبلی شوند.
– دیگر علل احتمالی غیر عفونی ترشحات مهبلی : شامل التهاب مهبل تحلیل رفته (التهاب مهبل که معمولاً پس از یائسگی رخ می دهد)، دیابت ، (به طور شایعی با عفونتهای عود کننده مخمری همراه است، یا تحریک ناشی از محصولات معطر مانند صابون، دوشهای مهبلی، پد یا پنبه قاعدگی است.
نشانه ها ی عفونت
ممکن است متوجه تغییر رنگ ترشحات میزان یا بوی ترشحات شوید. یک ترشح سفید دلمه ای که شبیه پنیر روستایی باشد علامت مشخصه عفونت مخمری است. ترشح زرد، سبز یا خاکستری معمولاً علامت عفونت تریکومونایی یا التهاب باکتریایی مهبل است. این عفونت معمولاً با بوی غیر معمول ماهی مشخص می شود.
خارش معمولاً با عفونت مخمری همراه است، گر چه ممکن است با هر یک از انواع عفونتها یا تحریکات همراه باشد. آستر تحریک شده مهبل که بخصوص می تواند حین ارتباط جنسی خارش دار یا دردناک شود،این حالت معمولاً بر جسته ترین علامت التهاب مهبل تحلیل رفته است. ترشح جدید مهبلی همراه با تب، درد شکمی یا درد هنگام ارتباط جنسی، می تواند نشانه یک عفونت منتقله از راه جنسی مانند سوزاک یا کلامیدیا باشد. به هر حال سوزاک و کلامیدیا معمولاً هیچ علامتی ایجاد نمی کنند.
تشخیص عفونت
در ابتدا کارشناس بهداشتی سوالات متفاوتی را به منظور کمک به تعیین دقیق علت ترشحات، شامل سوالاتی در مورد استفاده اخیر از آنتی بیوتیک، اینکه آیا متأهل هستید یا نه ( آیا شریک جنسی دارید یا خیر )، علائم یائسگی، علائم دیابت و سایر تغییراتی که اخیراً در سلامتی یا شیوه زندگی شما رخ داده است،از شما می پرسد.
کارشناس بهداشتی با استفاده از وسیله ای به نام اسپکولوم معاینه لگنی برای شما انجام می دهد تا مستقیماً دهانه رحم را مشاهده کند.
در حین معاینه لگنی، یک نمونه از ترشحات برای آزمایش در آزمایشگاه جمع آوری می شود. با بررسی ترشحات در زیر میکروسکوپ، کارشناس بهداشتی می تواند تشخیص عفونت مخمری، التهاب باکتریایی مهبل یا عفونت تریکومونایی را بلافاصله بگذارد و درمان را شروع کند. کارشناس بهداشتی بر اساس ظاهر دیواره های مهبل، می تواند التهاب مهبل تحلیل رفته راتشخیص بدهد.
یک امتحان دستی برای تشخیص حساس بودن دهانه رحم، رحم و تخمدانها انجام می گیرد. در طی این آزمایش، آزمایش کننده انگشت خود را وارد مهبل شما می نماید. حساسیت می تواند نشانه حضور بیماریهای منتقله از راه جنسی یا بیماریهای التهابی لگن باشد. تشخیص سوزاک و کلامیدیا نیاز به تستهای آزمایشگاهی دارد که ممکن است چند روزی طول بکشد.
ترشحات مهبلی ناشی از عفونت مخمری یاباکتریها بین چند روز تا یک هفته به درمان پاسخ می دهد. بیماریهای منتقله از راه جنسی نیز در عرض یک هفته باید به درمان آنتی بیوتیکی جواب بدهند. اگر عفونت به سمت بیماری التهابی لگن بالاتر از ناحیه مهبل گسترش یابد، ممکن است درمان طولانی تری نیاز داشته باشد.
التهاب مهبل تحلیل رفته، بهتر از همه به درمان هورمونی با کرمهای مهبلی یا درمان ماهانه جایگزینی با هورمونها پاسخ می دهد. معمولاً چند هفته طول می کشد تا این حالت از بین برود. نشانه های خفیف امکان دارد در عرض چند روز با استفاده از مواد لغزنده کننده آبکی از بین بروند. اگر نشانه ها به وسیله تحریک ایجاد شده اند، شناسایی ماده تحریک کننده و برداشت آن می تواند علائم را در طی یک هفته از بین ببرد.
شیوه پیشگیری
کار با کارشناس بهداشتی عواملی را که منجر به عفونت می شود، مانند استفاده از آنتی بیوتیکها، پوشیدن لباس زیرهای غیرپنبه ای، پوشیدن لباسهای زیر تنگ در حین ورزش، استفاده از محصولات معطرکه مخاط مهبل را تحریک می کند یا استفاده از داروهای جلوگیری از بارداری مشخص می کند. اگر از قرصهای جلوگیری از بارداری استفاده می کنید، برای جلوگیری از عفونتهای مکرر نیازی به قطع دارو نیست. تغییر نوع هورمون یا قدرت آن می تواند برای جلوگیری از بازگشت مشکل کافی باشد.
اگر مبتلا به دیابت هستید، کنترل سطح قند خون می تواند به جلوگیری از عفونتهای راجعه بخصوص عفونتهای مخمری کمک کند.
شیوه درمان
عفونتها با آنتی بیوتیک درمان می شوند. غالباً فقط یک دوز آنتی بیوتیک در ماه کافی است. به عنوان جایگزین می توانید از کرمهای آنتی بیوتیکی مهبلی خصوصاً اگر عوارض جانبی قابل توجهی از استفاده خوراکی آنتی بیوتیکها نشان می دهید، استفاده کنید. همچنین کرم مهبلی میتواند برای التهاب و یا مخاط زخمی مهبل تسکین دهنده باشد. اگر برای شما تشخیص التهاب باکتریایی مهبل گذاشته شده است، امکان دارد برایتان آنتی بیوتیکی به نام مترونیدازول (فلاژیل) تجویز شود. اگر پزشک شما بر اساس یافته های شرح حال و معاینه تان شک کند که ممکن است شما بیماری منتقله از راه جنسی داشته باشید، ممکن است قبل از آماده شدن نتایج آزمایشها برایتان به روش تزریقی و خوراکی آنتی بیوتیک شروع کند.
اگر عفونت راجعه مخمری دارید و علائم را شناسایی کرده اید، می توانید از کرمهای ضدقارچ بدون نسخه استفاده کنید. اگر نشانه های شما بهتر نشدند، می توانید به کارشناس بهداشتی خود مراجعه کنید تا معاینه انجام شده، و تشخیص را تأیید کرده و در مان را تغییر دهد.
التهاب مهبل تحلیل رفته می تواند با تغییرات هورمونی ایجاد شود، مثلاً بعد از بارداری یا در هنگام استفاده از قرصهای جلوگیری از بارداری بروز کند. به طور شایعتر این مشکل در طی و بعد از یائسگی ایجاد می شود. پس از یائسگی، درمان جایگزین هورمونی میتواند از راه خوراکی یا مهبلی تجویز شود. تجویز مهبلی کرم باعث می شود در معرض سطح کمتری از هورمون قرار بگیرید. در موارد خفیف استفاده از یک لغزنده کننده می تواند کافی باشد. اگر از قرصهای جلوگیری از بارداری استفاده می کنید، تغییر نوع قرص یا قدرت آن می تواند به شما کمک کند که از التهاب مهبل تحلیل رفته خلاصی یابید.
نیازی به درمان شریک جنسی نیست مگر آنکه تشخیص داده شود که دچار بیماری منتقله از راه جنسی هستید یا مبتلا به عفونتهای مکرر می باشید و هیچ عامل مستعد کننده دیگری وجود ندارد. اگر شریک جنسی شما دچار ترشحات یا ناراحتی جدیدی در حین ادرار کردن یا ارتباط جنسی شده است، بایستی توسط یک کارشناس بهداشتی ویزیت شود.
چه وقت باید به کارشناس مراجعه کنیم ؟
اگر عفونت مخمری قبلی داشته اید و علائم تکرار شونده مشابهی دارید، می توانید از داروهای ضدقارچ استفاده کنید. اگر علائم شما بهبودی نمی یابد به کارشناس مراجعه کنید. در هنگام مواجهه با هر ترشح جدیدی که با توقف استفاده از تحریک کننده های باقوه مهبل بهبودی نمی یابند به کارشناس مراجعه کنید. اگر دچار درد شکمی یا تب در همراهی با هر ترشح جدید مهبلی شدید، باید در همانروز به کارشناس مراجعه کنید.
معمولاً حالاتی که منجر به ترشحات مهبلی می شوند در عرض چند روز به درمان پاسخ می دهند. ممکن است چند هفته طول بکشد تا التهاب مهبل تحلیل رفته به درمان هورمونی پاسخ بدهد، چرا که مخاط مهبل برای تقویت شدن به زمان نیاز دارد. گاهی عفونت بر می گردد در این صورت کارشناس بهداشتی ممکن است، دوره درمانی موثرتری را شروع کند، راههای برای خود درمانی در خانه را پیشنهاد کند یا به شما کمک کند که علل بالقوه عفونت را حذف کنید.
حاملگی خارج رحمی Ectopic pregnancy
حاملگی نابجا یا خارج رحمی، از مهمترین شرایط اورژانسی در بارداری محسوب میشود که تشخیص هر چه سریعتر آن موجب نجات مادر و حفظ باروری مجدد وی میگردد.
شیوع
حاملگی نابجا در سه دهه گذشته بطور مداوم در حال افزایش بوده است.بطوریکه بر اساس آمار موارد بستری در بیمارستانهای آمریکا حاملگی نابجا از ۵/۴ در هر ۱۰۰۰ حاملگی در سال ۱۹۷۰ به ۸/۱۶ در هر ۱۰۰۰ حاملگی درسال۱۹۸۹رسیده است. در سال ۱۹۹۲ مراکز پیشگیری و کنترل بیماری براساس موارد بستری دربیمارستانها ودرمان بیماران سرپایی . تعداد حاملگی های نابجا را ۱۰۸۰۰ مورد( ۷/۱۹در هر ۱۰۰۰ حاملگی) تخمین زدند.
اما به علت عدم احتساب آمار بیماران مبتلا به حاملگی های نابجا که در مطب های خصوصی تحت درمان قرار گرفته اند.آمار واقعی بیشتر از رقم فوق برآورد میشود.
این نوع حاملگی که وضعیتی خطرناک و از مهمترین علل مرگ و میر مادران به شمار میآید، زمانی رخ میدهد که تخمک بارور شده خارج از آندومتر رحمی باشد. معمولا در ۹۸ درصد این موارد تخمک بارور شده در لوله رحمی است و چنانچه این وضعیت سریع تشخیص داده نشود و درمان صورت نگیرد، منجر به پارگی لوله و به دنبال آن باعث خونریزی داخلی در ناحیه شکم میشود.لانهگزینی تخمک بارور شده در جاهای دیگری هم ممکن است رخ دهد.تخمدان، گردن رحم، شکم (صفاق).
علت
حد اقل دو دلیل برای افزایش شیوع حاملگی های نابجا وجود دارد. اول اینکه این افزایش.. موازی با افزایش وقوع عوامل خطر برای حاملگی های نابجا است. دوم اینکه ظهور تستهای با حساسیت بالا برای تشخیص حاملگی و اولتراسوند ترانس واژینال تشخیص زودرس حاملگی را امکان پذیر کرده است و باعث تشخیص برخی از حاملگیهای نابجا شده است که در گذشته احتمال جذب خودبخودی آنها قبل از تشخیص وجود داشت.
آمار مرگ و میر بیماری:
تشخیص و درمان سریع با کاهش خطر مرگ در اثر حاملگی های نابجا همراه بوده است. بین سالهای ۱۹۷۹ و ۱۹۸۶.. ۱۳% از مرگهای مادری در اثر حاملگی های نابجا بوده است.. که در سال ۱۹۹۲ به ۹% کاهش یافت.. با اینحال حاملگی نابجا یکی از علل اصلی مرگ مادران در سه ماهه اول بارداری است که ۹۰% آن ناشی از خونریزی است.
شیوع بر اساس محل جایگزینی
حاملگی نابجا جایگزینی تخمک بارور در خارج از جسم رحم است.لوله های فالوپ.. شایعترین محل حاملگی نابجا بوده. ۳/۹۸ % از همه بارداری های نابجا را شامل می شوند. ۶/۷۹% از مقدار مذکور در آمپولا.۳/۱۲ % در ایسموس. ۶/۲ % در انتهای فیمبریا و ۹/ % باقیمانده در ناحیه بینابینی جایگزین میشوند.
مشکل کجاست؟
تخمک بارور شده معمولا ۴ تا ۵ روز طول میکشد که مسیر لوله رحمی از تخمدان تا رحم را طی کند و حدود ۶ تا ۷ روز بعد از لقاح در رحم لانهگزینی میکند. شایعترین علت حاملگی خارج رحمی، تخریب لوله رحمی و ایجاد انسداد یا تنگی لوله است.
همچنین احتمال دارد مشکل در دیوارههای لوله وجود داشته باشد که نتواند مانند حالت طبیعی، منقبض شده و تخم بارور را به داخل رحم به حرکت درآورد.
هر عاملی که باعث پیچخوردگی یا چسبندگی آن شود موجب تاخیر عبور تخم از لوله و لانه گزینی آن میشود. پس هر علتی که موجب کندی حرکت تخمک بارور در مسیر خود به سمت رحم شود میتواند بارداری خارج رحمی را به وجود آورد.
عوامل خطر
۱- آسیب لوله ای غالبا نتیجه یک فرایند عفونی است.. بیمارانی با سابقه عفونتهای لگنی.. شامل گنوره و عفونتهای کلامیدیائی ثابت شده با روشهای ثابت شده با روشهای سرولوژی و بیماریهای التهابی لگن از ۴-۲ برابر افزایش شانس حاملگی نا بجا بر خوردارند. همچنین حاملگی خارج رحمی قبلی، آسیبهای لولهای بر اثر اعمال جراحی و همچنین ، چسبندگیهای لولهای، اختلال مادرزادی لولههای رحم خطر بارداری خارج رحمی را افزایش می دهد.
۲ -سالپنژیت گره ای ناحیه ایسموس به ضخیم شدگی قسمت اولیه لوله های فالوپ با دیورتیکول های متعدد مجزا اطلاق میشود. این ضایعه لوله ای باعث ۵۲% افزایش شیوع حاملگی نابجا در مقایسه با گروه مشابه از نظر سنی و نژادی میشود.
۳- دی اتیل استیل بسترول
تماس داخل رحمی با دی اتیل استیل بسترول باعث تغییر شکل لوله فالوپ می شود که در نتیجه باعث کاهش یا عدم وجود بافت فیمبریا.. دهانه کوچک و کاهش طول و قطر لوله میگردد. آناتومی غیر طبیعی لوله رحمی با ۵ برابر افزایش حاملگی نابجا همراه است.
۴-مصرف سیگار
افراد سیگاری با افزایش کم خطر حاملگی نابجا روبرو هستند.
۵- دوش گرفتن
دوش واژینال با افزایش کم خطر حاملگی همراه است. بیمارانی که دوش میگیرند. نسبت به کسانی که اینکار را انجام نمیدهند.. ممکن است بیشتر به عفونتهای رحمی و متعاقبا” آسیب لوله ای مبتلا شوند
۶- پیشگیری از حاملگی
IUD بطور موثر از حاملگی جلوگیری میکند اما اگر حاملگی در زنی که از IUD استفاده میکند(بخصوص از نوع پروژسترونی آن) اتفاق بیفتد.. شانس اینکه نابجا باشد زیادتر است. مسئله دیگر این هست که همانند IUD بستن لوله ها بطور موثر از حاملگی جلوگیری میکند اما اگر حاملگی اتفاق بیفتد.. احتمال حاملگی نابجا بیشتر است. همچنین مصرف قرصهای خوراکی که صبح روز بعد از مقاربت استفاده میشود و حاوی پروژسترون بوده و به منظور جلوگیری از بارداری تجویز میشود نیز میتواند میزان بروز بارداری خارج رحمی را افزایش دهد.
نشانه ها و علائم
به دنبال حاملگی نابجا در لوله رحم، دیواره نازک لوله کشیده میشود و باعث درد در ناحیه زیر شکم میشود. بر اثر رشد تخمک، لوله رحم ممکن است پاره شود و در نتیجه خونریزی شدید در ناحیه شکم رخ دهد و باعث درد و در نهایت غش شود امروزه میتوان حاملگی نابجا را قبل ازشروع علائم تشخیص داد.تریاد کلاسیک آمنوره.. خونریزی..نامنظم واژینال.. درد پائین شکم شایعترین علائم حاملگی نابجا میباشد. درد ناگهانی شدید.. و یکطرفه شکم شایعترین شکایت در بین ۹۰-۱۰۰ درصد زنان مبتلا به حاملگی نابجا است. تیر کشیدن.. درد به شانه.. سنکوپ و شوک ناشی از خونریزی در ۲۰% بیماران رخ میدهد. شایعترین نشانه ها مربوط به معاینه شکمی میشوند. شکم حساس در ۹۰% و ریباند تندرنس در ۷۰% بیماران وجود دارد. معاینه لگن غالبا غیر اختصاصی است.
حساسیت سرویکس به حرکت در بیش از ۶۵ درصد بیماران وجود دارد و توده آدنکس قابل لمس در ۵۰ درصد موارد دیده میشود.
حاملگی شکمی
تخمین زده میشود که شیوع حاملگی شکمی ۱ در ۸۰۰۰ تولد باشد.. و حاملگی شکمی ۴/۱ % از حاملگیهای نابجا را تشکیل می دهد. پیش آگهی بد بوده با درصد مورتالیته ۱/۵ در هر ۱۰۰۰ مورد برای مادر همراه است و خطر مرگ در اثر حاملگی شکمی ۷/۷برابر بیشتر از دیگر حاملگیهای نابجا است.
تشخیص
امروزه حاملگی نابجا قبل از ۶ هفته بعد از آمنوره غالبا در ۵/۴ هفته بارداری و قبل از شروع علایم میتواند تشخیص داده شود. روش قدیمی لاپاروسکوپی در حال حاضر بندرت مورد نیاز است.. و در هفته های اولیه بارداری که دیگر روشها توانائی تشخیص دارند.. غالبا تشخیص با آن غیر ممکن است. آزمایشهای تشخیصی معمول که امروزه مورد استفاده قرار میگیرند.. عبارتند از اندازه گیری متوالی B-HCG … سونوگرافی.. پروژسترون سرم… و کورتاژ رحمی …
B-HCG
امروزه اندازه گیری B-HCG به روش سنجش ایمنی آنزیمی(ELISA) انجام میشود. که مقادیر پائین B-HCGدر ادرار و سرم را به ترتیب در حد ۲۰ و ۱۰ اندازه گیری میکند B-HCG. در حاملگی طبیعی توسط سلولهای تروفوبلاست تولید میشود.. و تقریبا ۲ روز بعد مقدارش ۲ برابر میشود. در حاملگی های غیر طبیعی اعم از داخل رحمی و خارج رحمی.. تولید B-HCG ناکافی بوده وزمان ۲ برابر شدن آن نیز طولانی میشود.
عدم افزایش غلظت B-HCG بعد از ۴۸ ساعت مشخصه یک حاملگی غیرزنده است. لذا میتوان رحم را تخلیه نمود. وقتی که تیتر B-HCG بیش از ۲۰۰۰ واحد است ولی توسط سونوگرافی ترانس واژینال.. بارداری زنده داخل رحمی..قابل مشاهده نیست.. میتوان کورتاژ را بمنظور درمان حاملگی داخل رحمی غیر زنده یا بعنوان اقدام تشخیصی برای یک بارداری نابجا انجام داد. غلظت B-HCG عمومی نبوده.. و هر مرکز باید مقادیر مربوط به خود را برای اجتناب از ختم یک حاملگی داخل رحمی سالم استخراج کند.B-HCG برای تشخیص حاملگی نابجا نیز بکاربرده میشود. بعد از کورتاژ رحمی اگر B-HCG کمتر از ۱۵% افت کند.. حاملگی نابجا است و اندیکاسیون دارد.
پروژسترون سرم
مقدار پروژسترون سرم بازتابی از تولید پروژسترون توسط جسم زرد است که در اثر حاملگی با محتویات بارداری زنده تحریک می گردد. در ۸- ۱۰ هفته اول بارداری .. غلظت پروژسترون سرم تغییر کمی میکند.. و در صورت شکست حاملگی مقدار پروژسترون کاهش می یابد. بنا براین اندازه گیری پروژسترون در تشخیص میان حاملگی طبیعی و بارداری غیر طبیعی( حاملگی داخل رحمی غیر زنده و یا حاملگی نابجا) مورد استفاده دارد. اندازه گیری پروژسترون از سه طریق به تشخیص حاملگی نابجا کمک میکند. یک آزمایش غربالگری ارزان است که نیاز به آزمایشات دیگر در بیمارانی که پروژسترون سرم پائین داشتندو شیوع پاره شدن حاملگی نابجا را در وضعیت اورژانسی تا ۵۰% کاهش داده است. اگر مقدار پروژسترون سرم بیش از ۲۵ باشد.. ( بیش از ۵/۷۹) با حساسیت ۵/۹۷ % حاملگی نابجا رد میشود.
اگر مقدار پروژسترون سرم کمتر از ۵ نانو گرم( ۹/۱۵ ( nmol باشد.. با حساسیت ۱۰۰% مشخص کننده یک حاملگی غیر زنده خواهد بود.
بنا براین با یکبار اندازه گیری اگر مقدار پروژسترون سرم کمتر از ۵ نانو گرم باشد و حاملگی نابجا از سقط داخل رحمی خود بخود تشخیص داده نشده باشد.. میتوان تخلیه تشخیصی رحم را انجام داد.
سونو گرافی ترانس واژینال
قدرت تفکیک و وضوح بالای سونوگرافی ترانس واژینال هنگامی که مقادیر b-hcg بین ۱۰۰۰ واحد تا ۲۰۰۰ است.. زودتر از یک هفته بعد ازاولین عدم بروز قاعدگی.. حاملگی نابجا را با اطمینان مسجل میکند. ساک حاملگی خارج رحمی محتوی کیسه زرده یا رویان با ویژگی ۱۰۰% ولی حساسیت پائین ( ۱۵- ۲۰%) تشخیص حاملگی نابجا را مطرح میسازد. توده کمپلکسی ازآدنکس ها بدون حاملگی داخل رحمی حسا سیت را به (۲۱) -۸۴% بهبود میبخشد. اما ویژگی.. کمتر میشود ( ۹۳-۵/۹۹). علی رغم وضوح بالای سونو گرافی ترانس واژینال در ۱۵-۳۵% بیماران با حاملگی نابجا توده آدنکس دیده نمیشود.
غلظت های b-hcg سرم و سونوگرافی ترانس واژینال با ارزش اخباری مثبت ۹۵% حاملگی نابجا را پیش بینی میکند. تشخیص بطور معمول با غیاب حاملگی داخل رحمی.. و غلظت واضح b-hcg مطرح میشود. سونوگرافی به تنهائی قادر به تشخیص همه حاملگی های نابجا نیست .. لذا دیگر روشهای تشخیصی را باید انجام داد.
کورتاژ رحم
وقتی که سونوگرافی برای تشخیص کافی نیست کورتاژ رحم که میتواند در مطب انجام شود ضرورت می یابد… وقتی که یک حاملگی غیر زنده بر اساس مقدار پروژسترون کمتر یا مساوی ۵ نانوگرم یا مقدار ثابت b-hcg تشخیص داده شد. کورتاژ باید انجام شود. مشاهده پرز ها دربافت بدست آمده از کورتاژ وجود یک سقط خودبخود داخل رحمی را مشخص میکند.
در غیاب پرز ها.. کاهش ۱۵% یا بیشتر در مقدار b-hcg ..پس از ۸-۱۲ ساعت از انجام کورتاژ.. قطعی کننده یک سقط کامل است. اگر تیتر b-hcg بدون تغییر باقیمانده یا افزایش یابد.. نشاندهنده آن است که تروفوبلاست توسط کورتاژ برداشته نشده و به این ترتیب تشخیص حاملگی خارج رحمی محرز خواهد شد.
توصیه هائی مبتنی بر مستندات
غربالگری پروژسترون سرم در بیمارانی که در خطر حاملگی نابجا هستند با طرح آزمونهای بعدی امکان تشخیص را به حد اکثر می رساند. b-hcg متوالی.. سونوگرافی..ترانس واژینال و کورتاژ رحمی.. در تشخیص زودرس حاملگی نابجا جلوگیری از انجام لاپاروسکوپی است.
درمان با توجه به اندازه جنین
نوع درمان بستگی به اندازه و محل بارداری خارج رحمی دارد. در مراحل اولیه که اندازه تخمک کوچک است از داروی متوتروکسات استفاده میشود. این دارو تخمک بارورشده را حل کرده و توسط بدن جذب میگردد.
حاملگی نابجا یا خارج رحمی از مهمترین شرایط اورژانسی در بارداری محسوب میشود که تشخیص هر چه سریعتر آن موجب نجات مادر و حفظ باروری مجدد وی میگردد ،اما اگر از زمان حاملگی مدت زیادی گذشته باشد و اندازه جنین بزرگ باشد، لازم است که جراحی انجام شود. بعد از جراحی میزان HCG خون تا زمان به صفر رسیدن یعنی ۲۱ هفته بعد اندازهگیری میشود.
جراحی میتواند به صورت لاپاراسکوپی یا لاپاراتومی (باز کردن شکم) صورت گیرد. اگر بتوان این نوع حاملگی را در مراحل اولیه تشخیص داد و اندازه آن زیر ۴ سانتیمتر باشد، میتوان از جراحی لاپاراسکوپی استفاده کرد. در تکنیک لاپاراسکوپی بدون باز کردن شکم و تنها با چند سوراخ کوچک جراحی انجام میشود و مزیتی که نسبت به روش لاپاراتومی دارد این است که میزان خونریزی کمتر بوده و احتمال چسبندگیهای پس از عمل کاهش مییابد و به دلیل کمتر بودن زمان عمل، کوتاه بودن مدت اقامت در بیمارستان و کاهش نیاز به داروهای ضد درد و دوره نقاهت کمتر و کاهش هزینه درمان معمولا بیماران رضایت بیشتری از این عمل دارند.
ولی در صورتی که جنین بزرگ شده باشد و از زمان حاملگی مدت بیشتری گذشته باشدیا چنانچه در لوله رحمی پارگی دیده شود باید از جراحی به روش لاپاراتومی استفاده کرد.
بسیاری از زنان میتوانند بعد از یک حاملگی خارج رحمی، حاملگی طبیعی داشته باشند و هرگز نباید نگران تکرار این نوع حاملگی باشند. پزشکان توصیه میکنند که بعد از بارداری خارج رحمی تا ۳ ماه بارداری بعدی به تعویق بیفتد تا وضعیت جسمی برای بارداری طبیعی کاملا بهبود پیدا کند. آمارها حاکی از آن هستند که ۶۰ درصد این زنان طی ۱۸ ماه بعد از بیماری، حاملگی طبیعی خواهند داشت.
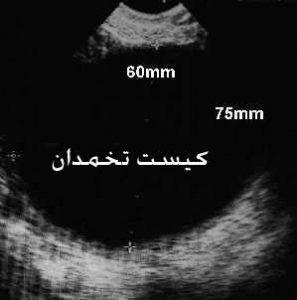
کیست های تخمدان :
کیست های تخمدان کیسه های کوچک محتوی مایع هستند که در تخمدان ها(ovarys) رشد می کنند. بیشتر کیست ها بی ضرر هستند اما بعضی از آن ها می تواند مشکلاتی نظیر پاره شدن ، خونریزی و درد را ایجاد کند.و ممکن جراحی برای برداشتن کیست نیاز باشد.
کیست تخمدان کیسه پر از آب یا خونی در تخمدان است که اغلب هنگام تخمک گذاری به وجود می آید ، یعنی زمانی که تخمک از تخمدان آزاد میشود . گرچه خیلی اوقات علت مشخصی ندارند ، اما در اغلب موارد از اختلالات هورمونی ناشی میشوند. اختلالاتی که در مرحله اول دوره عادت ماهانه را به تعویض می اندازد و بیشتر به صورت کیست های فیزیولوژی بروز میکند .
کیست ها در تخمدان در کیست های فیزیولوژی که به آنها کیست های ساده نیز میگویند تخمک هایی که باید ماهانه آزاد شود ، آزاد نمی شوند و اندازه ۴ تا ۵ سانتیمتر رشد میکنند و در این نوع از کیست کیسه پر از آب در تخمدان تشکیل میشود و اغلب درد جسمانی ندارد و تنها با عقب افتادن دوره عادت ماهانه مشخص میشوند .
البته یکسری کیست تخمدان وجود دارد که فیزیولوژی نیستند و بیمار هر وقت عادت ماهانه میشود ، مخاط رحم همواره در رحم وجود دارد که به این کیست ها ، کیست اندومکسیوما می گویند و داخل آنها پر از خون است و از آنجا که خون ها راه خروج ندارند ، این کیست ها با سیکل پریودی کوچکتر نشده بلکه بزرگ هم میشوند و در این شرایط می گوییم که کیست اندومکسیوزیس است و با روشهای دارویی قابل درمان نیست .
زنان دو تخمدان دارند که محل ذخیره و آزاد کردن تخمک (egg)است.سایز هر تخمدان به اندازه یک گردو است و در دوطرف رحم قرار دارند.
تخمدان یک تخمک را در هر ماه تولید می کند. و این فرایند سیکل قاعدگی ماهانه در زن است. تخمک در داخل کیسه تخمک در داخل تخمدان رشد می کند تا زمانی که رحم برای پذیرش آن آماده شود. مخاط رحم در این دوره ضخیم شده و خودش را برای حاملگی آماده می کند.
این سیکل هر ماه اتفاق می افتد و با لقاح پیدا نکردن تخمک خاتمه می یابد . همه محتویات رحم اگر تخم لقاح پیدا نکندخارج می شود و این فرایند سیکل قاعدگی نامیده می شود.
در تصویر سونوگرافی ، کیست تخمدان شبیه حباب دیده می شود . این کیست محتوی مایع است و به وسیله یک دیواره نازک احاطه می گردد. این نوع کیست ، کیست فانکشنال یا عملی تخمدان یا کیست ساده نامیده می شود.
علائم کیست تخمدان:
تنها علائم کیست تخمدان دردهای لگنی و عقب افتادن زمان عادت ماهانه است و در اغلب موارد ، فرد هیچ دردی را در بدن خود حس نمی کند ، اما زمانی دارای علامت میشود که کیست دور پایه خود پیچ می خورد و کیست تورسیون پیدا کرده و در این شرایط مریض درد زیادی دارد .
کیست تخمدان اغلب باعث ایجاد چاقی، عضلات و استخوان های درشت، رویش مو بر روی صورت و بدن، خصوصیات مردانه، آکنه و عادت ماهیانه نامنظم می شود.
کیست تخمدان باعث ناباروری، افزایش ابتلا به دیابت، سکته ها، حملات قلبی و سرطان رحم می شود. یک تحقیق در ایتالیا نشان داد مصرف داروی گلوکوفاژ( متفورمین) و رژیم غذایی که دارای کربوهیدرات های کامل ( مانند غلات کامل وسبوس دار) باشد، این بیماری را درمان می کند.
مطالعات ثابت کرده است داروها و رژیمی که برای درمان دیابت استفاده می شوند و همچنین داروهایی که از عمل هورمون های مردانه در زنان جلوگیری می کنند، باعث جلوگیری از عوارض این بیماری می شوند .
عوارض این بیماری شامل دیابت، حملات قلبی، چاقی، خصوصیات مردانه مانند رویش مو بر روی بدن، جوش زدن، عضلات و استخوان های درشت می باشند و پروژسترون(هورمون زنانه) باعث پیشگیری از ابتلا به سرطان رحم می شود.
یک دختر بعد از تولد ۴ میلیون تخمک دارد که هر ماه یکی از تخمک ها در یک فرد سالم بعد از طی مراحلی کامل می شود و به داخل رحم پرتاب می رود.
در افرادی که تخمک کامل شده ولی به داخل رحم پرتاب نمی رود، بیماری کیست تخمدان دیده می شود. افزایش مقدارانسولین و هورمون مردانه در این بیماری باعث می شود، تخمدان ها هورمون مردانه ساخته و باعث پیدایش آکنه و موهای ضخیم و تیره رنگ بر روی بدن شود.
گلوکوفاژ ،Actos وAvandia داروهایی هستند که باعث کاهش مقدار انسولین و کاهش هورمون مردانه تستوسترون در خون می شوند.
بنابراین بایستی در این بیماری رژیم غذایی بر اساس غلات و دانه های کامل و سبوس دار باشد و مصرف محصولات فرآوری شده و پخته مثل انواع شیرینی و ماکارونی محدود شود.
همچنین داروهایی که مانع از عمل هورمون مردانه در بدن می شوند، باعث کاهش ویژگی های مردانه و کاهش کلسترول می شوند و به حمل تخمک ها از تخمدان به رحم کمک می کنند، ولی داروهای ضد دیابت مؤثرترند.
این بیماری احتمال ابتلاء به سرطان رحم را افزایش می دهد، بنابراین داروهای ضد بارداری که دارای هورمون پروژسترون هستند برای این افراد تجویز می شوند و اگر اضافه وزن دارند، بایستی وزن خود را کاهش دهند.
اگر فکر می کنید دچار این عارضه هستید و یکی از علائم ذکر شده در بالا را دارید حتماً با مراجعه به پزشک زنان، یک سونوگرافی از تخمدان ها و رحم انجام دهید.
حتی اگر شما مبتلا به کیست تخمدان نباشید، ممکن است یکی از علائم بالا را داشته باشید.
برنامه غذایی که شما در این شرایط بایستی رعایت کنید به صورت زیر است:
۱٫ عدم مصرف یا مصرف کم: انواع شیرینی و کیک و کلوچه- ماکارونی ها- غذاهایی که شکر به آنها اضافه شده است- آبمیوه های مصنوعی مثل انواع ساندیس- نوشیدنی هایی مثل نوشابه- نان های سفید.
۲٫ مصرف میوه و سبزیجاتی مثل هویج، فلفل، کاهو، کلم، اسفناج و…
همچنین قبل از هر وعده غذایی داروی ضد دیابت گلوکوفاژ( متفورمین) را مصرف کنید.
روشها ی درمان :
درمان کیست های فیزیولوژی که اغلب کیستهای تخمدان در زنان از این نوع است با تجویز قرص ضدبارداری LD و HD درمان میشود و در این روش با مصرف قرص ، فعالیت هورمونی تخمدان متوقف شده و کیست کوچک میشود و زمانی که تخمک گذاری صورت نمی گیرد ، کیست هم به وجود نمی آید . این کیست ها اغلب پس از گذشت یک تا ۳ ماه کوچک میشود و از بین میرود .
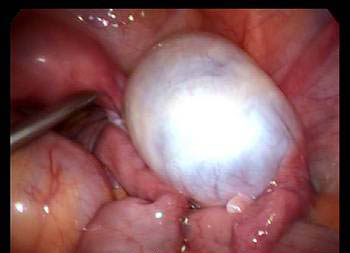
اما در نوع اندومکسیوما که داخل آنها پر از خون است ، درمان با روشهای دارویی مؤثر نبوده و مریض باید لاپاروسکوپی شود و این عمل همراه با بیهوشی است و البته باید توجه داشت چنانکه کیست های فیزیولوژی هم بعد از گذشت ۲ تا ۳ ماه کوچک نشوند ، حتماً باید عمل لاپاروسکوپی درباره آنها صورت بگیرد .
چه عواملی سبب ایجاد کیست های تخمدان می شوند؟
کیست های تخمدان به دلایل متعددی ایجاد می شوند. شایع ترین نوع، کیست فولیکولار است که از رشد یک فولیکول نتیجه می شود. فولیکول یک کیسه پر از مایع طبیعی است که حاوی یک تخمک است. کیست های فولیکولار هنگامی که فولیکول در طی چرخه قاعدگی بیش از حد طبیعی رشد می کند و برای آزاد سازی تخمک باز نمی شود تشکیل می شود. معمولاً کیست های فولیکولار در طی چند روز تا چند ماه به خودی خود برطرف می شوند. کیست ها می توانند در اثر جراحت یا نشت عروق خونی کوچک به درون کیسه تخمک حاوی خون باشند (کیست های هموراژیک یا اندومتریوئید). گاه گاه بافت های تخمدان برای تشکیل بافت های دیگر بدن مانند مو یا دندان به صورت غیر طبیعی رشد می کنند. کیست هایی با این بافت های غیر طبیعی کیست های درموئید نامیده می شوند.
علایم کیست های تخمدان چه هستند؟
بیشتر کیست ها هرگز مشخص نمی شوند و بدون اینکه زنان بدانند که به این کیست ها مبتلا هستند برطرف می شوند. هنگامی که یک کیست علایم ایجاد می کند، درد در شکم یا لگن شایع ترین علامت است. درد می تواند در اثر پارگی کیست، رشد سریع و اتساع آن، خون ریزی به درون کیست یا پیچ خوردن کیست در اطراف منبع خونی آن ایجاد شود.
کیست های تخمدان چگونه تشخیص داده می شوند؟
بیشتر کیست ها به وسیله اولتراسوند تشخیص داده می شوند که بهترین تکنیک تصویربرداری برای شناسایی کیست های تخمدانی است. اولتراسوند یک روش تصویربرداری است که از امواج صوتی برای ایجاد تصاویری از ساختمان های درون بدن استفاده می کند. تصویربرداری اولتراسوند بدون درد است و هیچ ضرری ندارد.
هم چنین می توان کیست ها را با روش های دیگر تصویربرداری مانند اسکن CAT یا اسکن MRI شناسایی کرد.
پزشک چگونه می تواند تصمیم بگیرد که یک کیست تخمدانی خطرناک است؟
اگر زنی در دهه چهارم زندگی خود یا حتی جوان تر باشد و قاعدگی های منظم داشته باشد،، بیشتر توده های تخمدانی «کیست های تخمدانی عملکردی» خواهند بود که در حقیقت غیر طبیعی نیستند. این کیست ها با جریان تخمک گذاری که در چرخه قاعدگی رخ می دهد ارتباط دارند و معمولاً در طی چرخه قاعدگی بعدی خود به خود ناپدید می شوند.
بنابراین به خصوص در زنانی که در دهه دوم و سوم زندگی خود هستند این کیست ها در چند چرخه قاعدگی بررسی می شوند تا مشخص شود آیا از بین رفته اند یا نه. چون قرص های ضد بارداری خوراکی تا حدودی با جلوگیری از تخمک گذاری عمل می کنند، پزشکان انتظار نخواهند داشت که زنان مصرف کننده ضد بارداری های خوراکی «کیست های تخمدانی عملکردی» داشته باشند. بنابراین ممکن است به زنانی که در حین مصرف قرص های ضد بارداری خوراکی به کیست های تخمدان مبتلا می شوند توصیه شود که به جای پایش از طریق اولتراسوند لگن یا جراحی، معاینه شوند.
عوامل دیگری نیز وجود دارند که در کنار سن زن یا مصرف ضد بارداری های خوراکی به ارزیابی کیست های تخمدانی کمک می کنند. کیستی که در اولتراسوند شبیه یک کیسه ساده پر مایع به نظر می رسد، در مقابل کیستی با بافت سخت در داخل آن، به احتمال زیاد خوش خیم است. بنابراین اولتراسوند نیز در تشخیص این که تومور تخمدانی جدی است یا نقش دارد.
سرطان تخمدان در زنان جوان تر از ۴۰ سال نادر است. کیست های تخمدانی که پس از ۴۰ سالگی ایجاد می شوند نسبت به قبل از آن شانس بالاتر سرطانی بودن را دارند، اگرچه بیشتر کیست های تخمدان حتی پس از ۴۰ سالگی خوش خیم هستند. آزمون خونی CA-125 می تواند به عنوان مشخصه ای برای سرطان تخمدان به کار رود، اما غیر طبیعی بودن آن همیشه به معنی وجود سرطان نیست. اولاً بسیاری از بیماری های خوش خیم در زنان در سنین باروری می تواند سبب افزایش CA125 شود، بنابراین CA-125 یک آزمون اختصاصی به خصوص در زنان جوان نیست. عفونت های لگن، فیبروئید های رحم، بارداری، کیست های خوش خیم تخمدان (هموراژیک) و بیماری های کبد همگی بیماری هایی هستند که ممکن است در غیاب سرطان تخمدان سطح CA-125 را افزایش دهند. ثانیاً حتی در صورت ابتلا زن به سرطان تخمدان، تمام این سرطان های تخمدان سبب افزایش سطح CA-125 نمی شود. علاوه براین، سطوح CA-125در زنان مبتلا به سرطان سینه، ریه و پانکراس نیز به صورت غیر طبیعی بالا می رود.
کیست های تخمدان چگونه درمان می شوند؟
بیشتر کیست های تخمدان در زنان در سنین باروری کیست های فولیکولار هستند که به طور طبیعی در عرض ۱ تا ۳ ماه از بین می روند. اگرچه ممکن است این کیست ها پاره شوند، به ندرت علائم ایجاد می کنند. این کیست ها خوش خیم هستند و مشکلاتی ایجاد نمی کنند. در زنانی که هیچ علائمی ندارند این کیست ها را می توان همزمان در طی آزمایش لگن تشخیص داد. تمام زنان در مقاطعی از زندگی به کیست های فولیکولار مبتلا می شوند.
در زنان در سنین باروری، معاینه کیست فولیکولار معمولاً در چند چرخه قاعدگی انجام می شود زیرا در این گروه سنی این کیست ها شایع و سرطان تخمدان نادر است. گاهی اوقات کیست های تخمدانی در زنان غیر یائسه حاوی مقداری خون است که کیست های هموراژیک نامیده می شوند. کیست های هموراژیک به سرعت برطرف می شوند.
به منظور تعیین استراتژی درمانی برای کیست های تخمدان از اولتراسوند استفاده می شود زیرا این روش می تواند به تشخیص این که این کیست، کیست ساده یا ترکیبی است کمک کند. کیست ساده که در بیماری های خوش خیم دیده می شود فقط حاوی مایع بوده و بافت جامد ندارند اما کیست ترکیبی بافت جامدی دارد که به پایش و احتمالاً جراحی نیاز دارد.
به طور خلاصه درمان ایده آل کیست های تخمدان به سن زن، اندازه کیست (و تغییر اندازه) و ظاهر کیست در اولتراسوند بستگی دارد.
درمان می تواند شامل معاینه ساده یا ارزیابی آزمون های خونی مانندCA-125 باشد که به تشخیص پتانسیل ابتلا به سرطان کمک می کند.
در صورت ایجاد درد شدید، از بین نرفتن خود به خود یا مشکوک بودن تومور، می توان آن را با لاپاراسکوپی یا در صورت نیاز با لاپاراسکوپی باز خارج کرد. به مجرد خارج کردن کیست، تومور به یک پاتولوژیست ارجاع داده می شود تا به منظور تشخیص نهایی نوع کیست موجود، بافت را در زیر میکروسکوپ آزمایش کند.
منابع:
بیماری های زنان برک و نواک ۲۰۰۷
آندوکرینولوزی زنان و ناباروری اسپیروف – گلس – کیس
بیماری های زنان و مامایی دنفورث(گیبس،کارلان،هنی،نیگارد) ۲۰۰۸
بارداری و زایمان ویلیامز(کانینگهم، گنت، لونو،گیلستریپ ،هوث، وسترم) ۲۰۱۰
htt://midwiferyconsultant.persianblog.ir
www.irank.ir
http://www.Iran salamat.com
http://www.tebyan.net/nutrition
http://www.pezeshk.us
همچنین ببینید:
بارداری: سوالات رایج